世界首例成功治愈糖尿病手术患者33个月无需胰岛素
 找药助理
找药助理
关键词: #健康资讯
 找药助理
找药助理
关键词: #健康资讯
首例在世界上成功实施自身再生胰岛移植治愈糖尿病手术顺利完成,该患者目前已经33个月无需胰岛素注射。
根据上海科技党建网络5月7日的消息,中国科学院分子细胞科学卓越创新中心(即生物化学与细胞生物学研究所)程新研究小组与海军军医大学上海长征医院的殷浩团队合作,在国际学术期刊Cell Discovery上发表了最新的研究成果:“使用个性化内胚层干细胞衍生的胰岛组织,治疗2型糖尿病患者胰岛功能受损的案例”。
该研究人员进行的临床试验首先利用患者自身血液中的PBMC重编程成iPSC;然后培育出具有内胚层分化特异性的内胚层干细胞(Endoderm stem cell, EnSC),并以EnSC作为种子细胞在实验室内再造胰岛组织(E-islet);最终,于2021年7月19日通过皮肝门静脉介入输注移植的方式,治疗了一例曾接受肾脏移植但胰岛功能受损的2型糖尿病(T2D)患者,该患者同时伴有终末期糖尿病肾病。

这项探索性临床研究是全球首次报道成功利用干细胞来源的自体再生胰岛组织移植治愈胰岛损伤性T2D。研究数据显示,在手术后116周,E-Islet移植治疗的安全性已获初步验证。同时,在血糖控制、减少外源胰岛素的需求、脱离药物治疗,以及餐后或空腹时C肽和胰岛素分泌等关键指标方面,证实了该治疗方法的显著有效性。这次研究首次确证了干细胞来源的再生胰岛组织能够长期有效地弥补T2D患者晚期胰岛功能受损,将高血糖逆转并实现功能性治愈。

根据公开资料显示,糖尿病是一种慢性疾病,其特征是由于胰岛素绝对或相对分泌不足以及利用障碍所引起的高血糖。疾病主要包括1型、2型和妊娠糖尿病三种类型。其病因主要归结于遗传和环境因素的共同作用,包括胰岛细胞功能障碍导致的胰岛素分泌下降,或机体对胰岛素作用的不敏感,亦或两者兼具,导致血液中的葡萄糖无法有效被利用和储存。部分糖尿病患者和家族存在疾病集聚的现象。另外,全球范围内糖尿病的患病率正呈逐年上升的趋势。
糖尿病对人类健康造成严重危害,也是多种疾病的重要致病因素。胰岛功能受损在不同类型的糖尿病中表现出不同程度的症状。在其中,2型糖尿病(T2D)患者随着胰岛β细胞逐渐减少和衰退,其胰岛素分泌功能逐渐减弱,导致大约30%的2型糖尿病患者需要终身依赖胰岛素注射治疗。
特别需要关注的是,长期血糖控制不良可能导致多种严重并发症,如失明、肾功能衰竭、心脑血管意外、截肢、低血糖昏迷乃至死亡。自2000年埃德蒙顿计划提出以来,通过从逝者捐赠的胰腺中提取胰岛组织,并用于微创移植治疗一型和二型糖尿病患者,已取得显著的功能性治愈效果。
近些年来,接受胰岛移植且在手术后5年无需注射胰岛素的患者比例已经增长至60%。甚至有一个患者已经成功治愈超过20年。长期研究指出,胰岛移植有利于控制糖尿病肾病患者的血糖,这有助于提高移植肾的长期存活率和功能。然而,由于供体稀缺和胰岛分离技术复杂等原因,推广工作受到了限制。因此,利用体外再造组织替代已故捐赠者的胰岛,对于治愈胰岛素依赖型糖尿病有着重要的临床意义和需求。
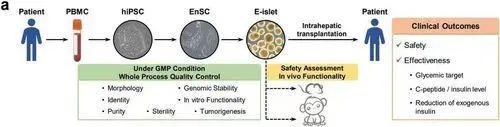
长征医院器官移植中心的院长殷浩教授指出,经过十多年的研究,相关科研团队成功地利用患者的PBMC血细胞重新编程为自体iPSC细胞,然后采用国际首创技术将其转化为内胚层干细胞(EnSC),也称为“种子细胞”,最终实现了体外再造胰岛组织(E-islet)。这项技术已经较为成熟,是糖尿病领域再生医学治疗的一项重要突破。
研究显示,E岛移植后患者的血糖控制不断改善,24小时血糖实时监控设备的数据显示TITR(在3.9~7.8 mM之间,即健康人的血糖范围)在手术前为57%,逐渐上升,在32周时恢复至99%以上;严重高血糖(> 13.9 mM)和严重低血糖(<3.9 mM)在手术后两周内完全消失;餐前和餐后的血糖变异性从手术前的5.50 mM降至32周的1.60 mM。
另外,进行了严格的混合餐容忍测试 (MMTT) 后显示,手术后空腹血糖水平稳定且餐后血糖波动明显降低(从手术前最高的21.3 mM 降至第105周的9.1 mM)。与血糖数据一致的是,糖化血红蛋白水平从手术前的6.6% 下降至第113周的4.6%。同时,自第11周开始,患者完全停止外源胰岛素的使用,其他降糖药物(如格列美脲、二甲双胍)在手术后逐渐减少,并在第48周和56周成功停用。最后,手术后患者的空腹C肽水平是手术前的两倍;MMTT测试表明,餐后胰岛素和C肽分泌均显著增加,表明胰岛功能得到恢复。
根据澎湃新闻报道,这项技术的第一位受益者是一名59岁的男性,患有25年的2型糖尿病,并发展为终末期糖尿病肾病(尿毒症)。他在2017年6月患上终末期糖尿病肾病并接受了肾移植手术。然而,由于他的胰岛功能接近衰竭,每天需要注射胰岛素多次,因此未来存在极高的糖尿病严重并发症风险。
2021年7月19日,在上海长征医院进行了自体再生胰岛移植治疗。手术后第11周即能完全停用外源胰岛素,口服降糖药(拜糖平、二甲双胍)也在术后逐步减少,并在第48周和56周停用,目前已经33个月没有使用胰岛素。
殷浩表示,随后该患者在空腹和餐后的C肽等关键参数在手术前明显提高,证实胰岛功能成功恢复;而肾功能等随访指标均维持在正常范围,暗示该疗法有助于避免糖尿病并发症的进展。总的来看,这是国际上首次运用自体来源胰岛治疗胰岛功能受损的T2D患者的人体组织替代疗法。
长征医院透露,不仅治愈了首例严重2型糖尿病患者,上述团队还成功地对多名患有脆性1型糖尿病的病人进行了治疗。殷浩指出,未来团队将专注于从干细胞中获取再生胰岛组织,进一步研究开发无需免疫抑制的“通用型”再生胰岛组织,为长期依赖胰岛素注射的糖尿病患者提供新的治愈方法。

2025-04-16

2025-04-16

2025-04-16

2025-04-16

2025-04-16